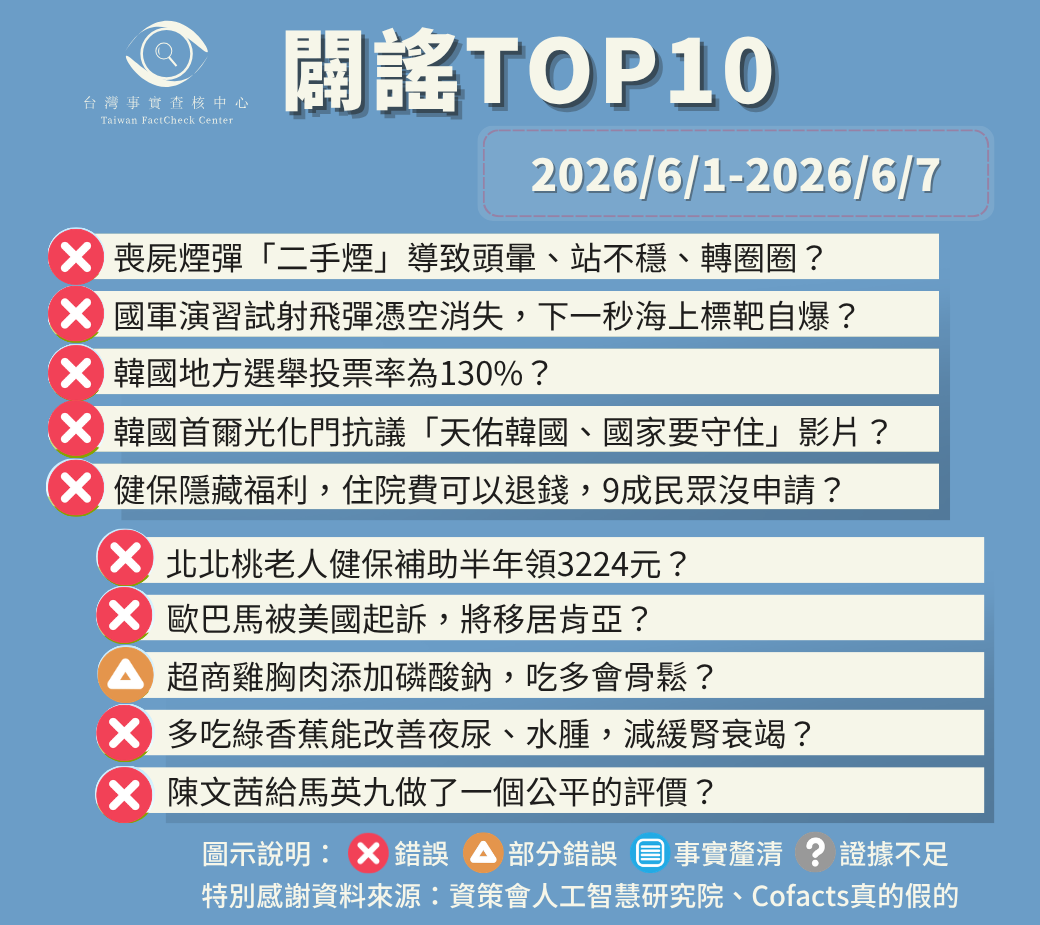
【2026/6/1-2026/6/7】闢謠TOP10
過去一週社群有多則舊謠言持續熱傳,包含「新冠又來了」以及「6/1行人違規新制」等,雖然大家確實要注意夏季疫情,也要小心交通安全、避免違規,但社群流傳的都是已經流傳多年、闢謠多次的老謠言。
除了「老面孔」,時事議題也引發熱傳。軍聞社上週公開國軍試射FGM-148標槍飛彈影像,有傳言質疑畫面看不到飛彈、爆炸是造假,還被中國社群宣傳利用。實際上,這是不瞭解武器性能及攝影侷限導致的誤解。另外,韓國上週舉行地方選舉,也因選票不足、爆發重大選務爭議,民眾集結抗議,台灣社群也流傳相關影像,中國介選、不在籍投票弊端等傳言也甚囂塵上。
喪屍煙彈話題也持續受矚,有民眾「現身」分享個人經驗,宣稱吸了一口電子煙二手煙後頭暈、站不直。遠離二手煙害是正確的建議,但多名跨科別的醫師均指出,傳言說法過於誇張,容易造成無謂恐慌。
本週值得關注的3類傳言如下:
|韓國選舉抗議、台灣飛彈演習 熱議話題成謠言素材
近日韓國舉行地方選舉,爆發選票不足的爭議,導致民眾上街抗議、要求重選。台灣社群流傳相關敘事,包含「韓國選舉投票率高達130%」、「光化門上萬民眾抗議影像」等,均與實情有落差。
依據韓國中央選管理委員會公布數據,全國總投票率為61.0%,選區中投票率最高的為江原道64.5%。台灣社群流傳「投票率130%」說法,並無提供證據,可能是來自韓國的陰謀論。
近日韓國民眾抗議主要地點是首爾SK奧運手球場館、首爾松坡地區投票所等地,網路流傳光化門抗議影像,實際上是2019年10月韓國民眾聚集首爾光化門,抗議時任法務部長曹國及總統文在寅 ,與近日選舉爭議無關。
與台灣有關的時事議題是軍方試射FGM-148標槍飛彈,網路流傳影片指出飛彈升空後消失,海面上的標靶無故自爆。軍事專家表示,這是標槍飛彈「頂攻模式」的特性,飛彈發射後就會向目標物上空竄,接著失去動力、尾焰消失,隨即由上向下俯衝、精準打擊,飛彈並沒有消失。
網傳訊息透過影像與錯誤敘事,將標槍飛彈的打擊特性,曲解為飛彈自爆、自導自演,意圖混淆大眾視聽。值得注意的是,中國官媒、中國社群也跟進擴大這些謠言敘事,弱化台灣國防實力。
|「現身說法」、假借名人 放大謠言敘事
台灣社會關注喪屍煙彈防制,社群有流傳大量討論。有一熱傳影片,由網友「現身說法」,宣稱走在馬路上有人對其吐了一口電子煙二手煙,旋即頭暈、站不穩、身體轉圈圈等。
為避免網傳說法引發公共恐慌,查核中心諮詢毒物科、成癮科、麻醉科醫師,他們均指出,喪屍煙彈二手煙的濃度低,少量吸入可能因煙霧造成眼睛、呼吸道輕微刺激等,但不會這麼即時出現中毒反應。毒品危害防制諮詢專線也表示,過往處理個案中,也未有同住家人因吸入煙霧而暈倒。
二手煙確實有害健康,但從毒理和藥物作用機轉來說,不會因為吸入少量二手煙即出現中毒反應。成癮科醫師指出,網友症狀不排除跟恐慌心理有關。近來喪屍煙彈相關新聞頻傳,民眾若突然接觸到疑似吸毒場景,可能因過度焦慮而出現頭暈、心悸或身體失控感,這是心理影響生理,而非二手煙直接造成。
另一則熱傳的謠言,則是假借名人討論近期政壇時事。社群平台熱傳「陳文茜給馬英九做了一個公平的評價」文章;經查證,這是假冒陳文茜名義散布的文章,且自2022年起即已在社群平台流傳。
|政府不跟你說的健保福利? 網路謠言製造社會對立
近期網路流傳影片,指出健保有「隱藏福利」,住院可以退錢,但健保署不主動說,害9成的民眾不知申請,補助被政府充公。事實上,這是健保局施行多年的政策,民眾住院若超過一定上限,可申請核退,健保署也會主動通知,並非秘密不為人知的福利。
健保局也表示,以2025年為例,部分負擔超過8.6萬者,健保局已在今年三月主動寄發通知信,提醒民眾記得申請核退。若對試算結果沒有疑義,只要填寫通知信內的個人資料、填寫入帳帳號並簽名,就可以完成申請程序。
近年符合核退資格者大約有1500人,經通知後,多數人最終都有申請成功,僅有約2成的民眾因故未完成申請,跟網路上說的9成差距甚遠。
另一則健保傳言則是老謠言,宣稱雙北和桃園有老人健保費補助,要民眾快去申請;其實,北北桃確實有相關補助,但政府會主動通知,民眾無須自行辦理。
【❌錯誤】網傳影片「網友現身說法,聞到喪屍煙彈二手煙,導致頭暈、站不穩、轉圈圈」?
【❌錯誤】 網傳影片「國軍演習試射飛彈憑空消失,下一秒海上標靶自爆」?
【❌錯誤】網傳「韓國地方選舉投票率為130%」?
【❌錯誤】網傳影片「健保隱藏福利,住院費可以退錢,害9成民眾白花錢、款項被充公」?
【❌錯誤】網傳「戶籍在北北桃,年滿65歲,可到區公所辦理健保補助金3224元,半年領一次」?
【❌錯誤】網傳影片「韓國首爾光化門抗議『天佑韓國、國家要守住』」?
【❌錯誤】 網傳「歐巴馬被美國起訴,將移居肯亞」?
【⚠️部分錯誤】網傳影片「超商雞胸肉添加磷酸鈉,吃多會骨鬆」?
【❌錯誤】網傳「短期多吃綠香蕉能改善夜尿、水腫,減緩腎衰竭」?
【❌錯誤】網傳「陳文茜給馬英九做了一個公平的評價」?
特別感謝排行榜技術提供:#資策會人工智慧研究院
特別感謝排行榜資料來源:#Cofacts真的假的資料
(記者:陳偉婷;責任編輯:陳偉婷)